緑内障とは
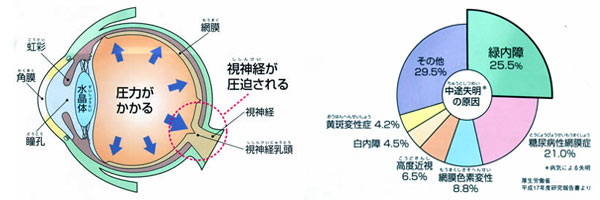
緑内障は、目の圧力で視神経が傷つき、視野が狭くなっていく病気で、中途失明の原因の第1位です。
眼球の中は圧力(眼圧)が外よりも高く保たれていることにより、体を動かしても眼球の形は変わらずに網膜の上にきちんと映像を結んで、ものを見ることができます。ところが、眼球の後ろにある視神経はとても繊細で、眼圧に耐えられないと押しつぶされて傷ついてしまいます。残念ながら傷ついた視神経は元に戻らないので、大事な視神経の数が減ってしまい、視野がだんだん欠けていきます。これが「緑内障」です。
早期に発見、治療して、病気の進行を止めないと失明に至ります。実際に緑内障は失明の原因の第1位であり、油断のできない病気です。
40歳以上の20人に1人は緑内障
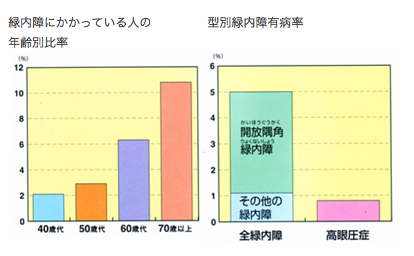
以前は「40歳以上の30人に1人」といわれていた緑内障ですが、最新の調査では、「20人に1人」の割合に増えていることがわかりました。しかも眼圧が高めの人だけでなく、正常域でも緑内障を発症している人が多いのが特徴です。
これほどありふれた病気であるにもかかわらず、治療を受けている人がわずか1割程度であることは大きな問題です。残る9割の人は緑内障が未発見のまま放置されていることになりますが、緑内障は症状が出ていてもなかなか気づかないことが多く、そのために受診が遅れて気づいた時には症状が進んでいることも少なくありません。
一方、眼圧が高くても緑内障を発症していない人もいます(高眼圧症)。しかし、眼圧が高い人の方が正常な人よりも緑内障の危険性ははるかに高いことがわかっていますので、適切な治療を受けて緑内障予防に努めましょう。
40歳を過ぎたら定期的な検査を受けましょう。
(日本緑内障学会:多治見スタディより)
緑内障の種類
緑内障には幾つかの種類があります。眼圧が高くなる原因によって、主に原発緑内障、先天緑内障、続発緑内障に分けられ、原発緑内障はさらに開放隅角緑内障、閉塞隅角緑内障に分けられます。
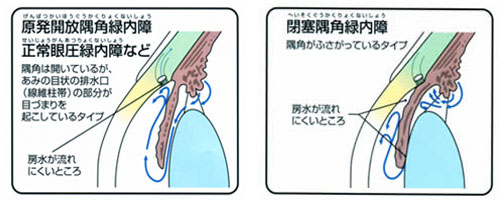
原発開放隅角緑内障
房水の出口である繊維柱帯が徐々に目詰まりし、眼圧が上昇します。ゆっくりと病気が進行していく慢性の病気です。
正常眼圧緑内障
眼圧が正常範囲(10〜21mmHg1)にも関わらず緑内障になる人がいます。これを正常眼圧緑内障と呼び、開放隅角緑内障に分類されます。近年行われた全国的な調査の結果、緑内障の約6割が正常眼圧緑内障であり、また欧米に比べて日本人に多いらしいことがわかりました。
原発閉塞隅角緑内障
隅角が狭くなり、ふさがって房水の流れが妨げられ眼圧が上昇します。慢性と急性があります。
先天緑内障
生まれつき隅角が未発達であることから起こります。
続発緑内障
外傷、角膜の病気、網膜剥離、目の炎症など、他の目の疾患による眼圧上昇や、ステロイドホルモン剤などの薬剤による眼圧上昇によって起こります。
緑内障の症状と検査・治療
症状
一般的に緑内障では自覚症状はほとんどなく、知らないうちに病気が進行していることが多くあります。視神経の障害はゆっくりと起こり、視野も少しずつ狭くなっていくため、目に異常を感じることはありません。
急性の緑内障では急激に眼圧が上昇し、目の痛みや頭痛、吐き気などの激しい症状を起こします。時間が経つほど治りにくくなるので、急性閉塞隅角緑内障の発作が起きた場合はすぐに治療を行い、眼圧を下げる必要があります。
多くの場合、自覚症状がない緑内障に対しては、早期発見・早期治療が最も重要です。一度障害が起きた視神経を元に戻す方法はないため、病気の進行を食い止めることが目標となります。できるだけ早期に緑内障を発見することが必要です。
症状の進み方
| 初期 |  |
視野の一部に異常がありますが、視野の”はし”の方だったり、小さい範囲だったりして気づかないことが多い |
| 中期 |  |
見えにくいところが出てきますが、人によっては自覚症状がない場合もある。ちょうど老眼が疑われる年齢にさしかかっているため発見が遅れがち。 |
| 後期 |  |
視神経の40~50%が傷ついてくると中心に近い部分にも見えないところが出てくる。内側(鼻側)から視野が狭くなり、文字の一部が欠けたりテレビで見えない部分が出てくる。 |
検査
緑内障は眼圧検査、眼底検査、視野検査で診断されます。
定期検診などでいずれかの検査に異常があった場合、必ずもう一度眼科医の診察を受けるようにしましょう。
眼圧検査
直接、目の表面に測定器具をあてて測定する方法と、目の表面に空気をあてて測定する方法があります。
眼底検査
視神経の状態を見るために視神経乳頭部を観察します。視神経が障害されている場合、凹みの形が正常に比べて変形し大きくなります。
視野検査
視野の欠損の存在の有無や大きさから緑内障の進行の具合を判定します。
治療
緑内障の治療は病気の進行を食い止めるため、眼圧を低くコントロールすることが最も有効とされています。治療法としては薬物療法、レーザー治療や手術が一般的です。レーザー治療や手術を受け眼圧が下降しても、その効果が維持されるとは限らず、再手術を行う場合もあります。
薬物療法
眼圧を下げるために、主に房水の産生量を減らしたり、房水の流れを良くする薬が使用されます。
まず点眼薬から始めて最初は1種類の薬で様子を見ながら途中で変更したり、2、3種類を併用することもあります。点眼薬だけでは効果が不十分な場合、内用薬を併用することもあります。急性緑内障や薬物療法で眼圧コントロールが不十分な場合、レーザー治療や手術を行います。
レーザー治療
レーザーを虹彩にあてて穴を開けたり、繊維柱帯にあてて房水の流出を促進します。比較的安全で痛みもなく、入院の必要もありません。
手術
房水の流れを妨げている部分を切開し、流路を作って房水を流れやすくする方法や、毛様体での房水の産生を抑える方法などがあります。






 たかはし眼科クリニック
たかはし眼科クリニック